生命を脅かす疾患や人生の最終段階における医療及びケアの方針の決定に関する手続き
基本方針
患者及び家族等1)の意思に基づき、医学的・倫理的観点から患者にとって最善と考えられる治療・ケア(必要に応じてDNAR2)を含む)を多職種から成る医療チーム(以下医療チームという)で検討し提供することを基本とする。検討の場ではリビングウイル3)やACPの概念4)を盛り込み、本人の意思確認を適切に行い、医療チームで繰り返し話し合い、最善の選択となるように努める。
人生の最終段階の定義
適切な治療を受けても回復の見込みがなく、かつ死期が近づいている状態であること。終末期の判断やその期間はそれぞれの患者の状態に応じて主治医と主治医以外の医師及び医療チームで判断する。
意思決定支援の三原則(厚生労働省資料より抜粋)
- 医療チームから十分な情報の提供と説明がなされ、それに基づいて患者がチームと話し合い、患者本人の決定を基本とした上で、医療・ケアを決定する。
- 「人生の最終段階における医療」における医療行為の開始・不開始・医療内容の変更、医療行為の中止などは、医療チームによって、医学的妥当性と適切性を基に慎重に判断する。
- 医療チームにより可能な限り痛みやその他の不快な症状を緩和し、患者やその家族等の精神的・社会的な援助も含めた総合的な医療とケアを行う。
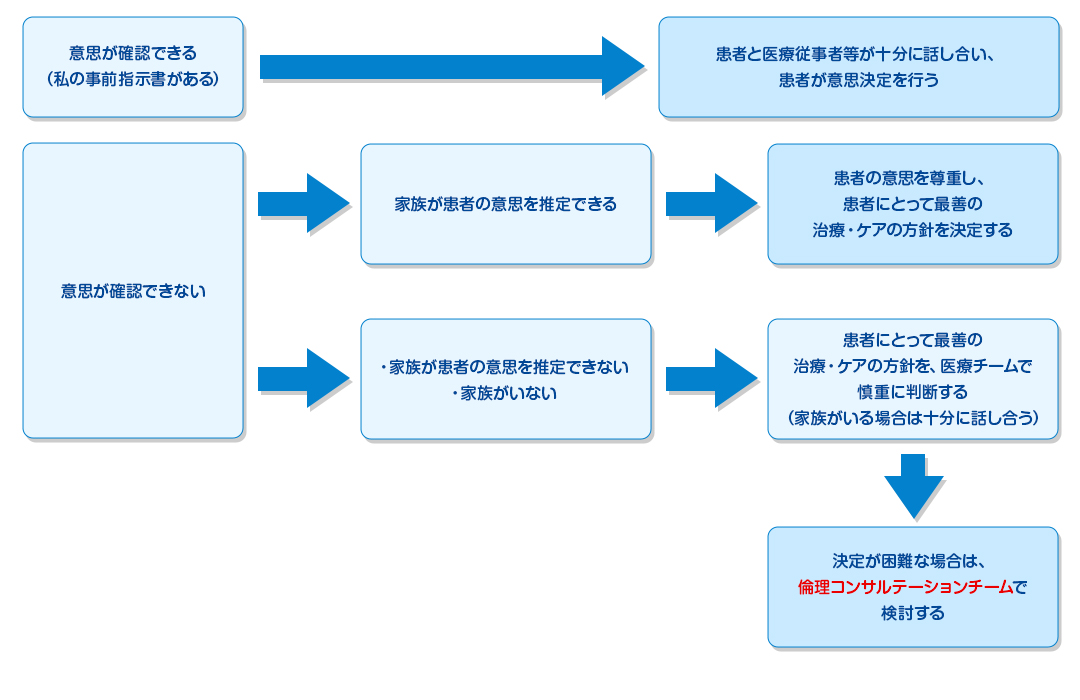
本人の意思確認(表1)について
1)患者の意思の確認ができる場合
- 専門的な医学的検討を踏まえたうえでインフォームドコンセントに基づく患者の意思決定を基本とし、多専門職種の医療従事者から構成される医療・ケアチームとして行う。
- 治療方針の決定に際し、患者と医療従事者とが十分な話し合いを行い、患者が意思決定を行い、その合意内容を記録にまとめておくものとする。
- このプロセスにおいて、患者が拒まない限り、決定内容を家族にも知らせることが望ましい。
- 本人の意思確認には「私の事前指示書」への記載をする方法がある。
2)患者の意思の確認ができない場合
患者の意思確認ができない場合には、次のような手順により、医療・ケアチームの中で慎重な判断を行う必要がある。
- 家族が患者の意見を推定できる場合には、その推定意思を尊重し、患者であれば選択したであろう治療方針をとることを基本とする。
- 家族が患者の意思を推定できない場合には、患者にとって何が最善であるかについて家族と十分に話し合い、患者にとっての最善の治療方針をとることを基本とする。
- 家族がいない場合及び家族が判断を医療・ケアチームに委ねる場合には、患者にとっての最善の治療方針をとることを基本とする。
3)複数の専門家からなる倫理委員会を開催する場合
上記1)及び2)の場合において、治療方針の決定に際し、
- 医療・ケアチームの中で病態等により医療内容の決定が困難な場合
- 患者と医療従事者との話し合いの中で、妥当で適切な医療内容についての合意が得られない場合
- 家族の中で意見がまとまらない場合や、医療従事者との話し合いの中で、妥当で適切な医療内容についての合意が得られない場合等については、複数の専門家からなる倫理委員会を別途開催し、治療方針についての検討及び助言を受ける必要がある。
※ 別途開催される倫理委員会は、あくまでも、患者、家族、医療・ケアチームの間で、よき人生の最終段階における医療のためのプロセスを経ても合意に至らない場合、例外的に必要とされるものである。そこでの検討・助言を経て、合意形成に至る努力をすることが必要である。
用語の定義
- 家族等については法的意味での親族のみを対象とせず、同居する人や職場の知人など本人が信頼を寄せている人を含む。
- DNAR(心肺蘇生法をしないこと)とは、疾患の終末期、ないし終末期の近づいている状態において、心停止ないし呼吸停止した場合、成功する見込みが少ない、あるいは成功したとしても患者に益をもたらさないと見込まれるような心肺蘇生法≪心臓マッサージ(胸骨の圧迫)・人工呼吸等≫を試みずに、安らかな最期となるように看取ること。
- リビングウイルとは「生前に発効される遺書」のことで、通常の遺書は、亡くなった後に発効されるが、リビングウイルは生きていても意思表示のできない状態になり、その回復が見込めなくなった時に発効される。
- ACP(アドバンス・ケア・プランニング)とは人生の最終段階の医療・ケアについて、本人が家族等や医療・ケアチームと事前に繰り返し話し合うプロセスである。
4)意思決定支援の手順
- あらゆる手立てを尽くしても救命または回復の見込みがない状態であることをチームで話し合う。
- 「私の事前指示書」がある場合は、それを基に本人の意思を確認する。(最新の指示書であるか日付を確認すること)
- 「私の事前指示書」がない場合で、本人の意思が確認できる場合と確認できない場合は(表1)の意思確認のプロセスに沿って本人の意思を確認する。
- ICの場を設け、患者及び家族等に1)の段階であることを主治医が説明し、本人あるいは家族の意向を確認する。
- 患者あるいは家族等の意向を尊重し、チームで話し合う場を設ける。話し合いの場には本人あるいは家族等が同席することが望ましい。
- この話し合いの過程や医療・ケアの決定はカルテに記載し、チームで共有する。
-
本人の意思は時間の経過や状況によって変化し得るものであることを考慮し、その都度十分な話し合いを行って意思決定を支援する。
なお、上記の手順の他、病態などにより医療内容の決定が困難である場合や家族の中で意見がまとまらない場合は倫理委員会など複数の専門家による会議により検討することが望ましい。
(表1)本人の意思の確認ができる場合と確認できない場合のプロセス
2017年7月作成 2021年3月入退院支援委員会改訂
2021.3医療安全管理委員会承認 2023年6月28日倫理委員会承認







