当科の診療について
当科では白内障、緑内障、網膜動静脈閉塞など網膜の血管性疾患、加齢黄斑変性を代表とする黄斑部疾患、糖尿病網膜症などの網膜硝子体疾患の診断と治療を積極的に取り組んでいます。手術は白内障手術を中心に、網膜硝子体手術なども行っており、黄斑部や網膜の新生血管の増殖を抑制する抗VEGF薬治療(硝子体内注射)も行っています。
検査においては、国家資格である視能訓練士(ORT)を配し、精度の高い視機能検査を行っていますので、正確な術前診断と適切な治療を可能としております。
白内障について
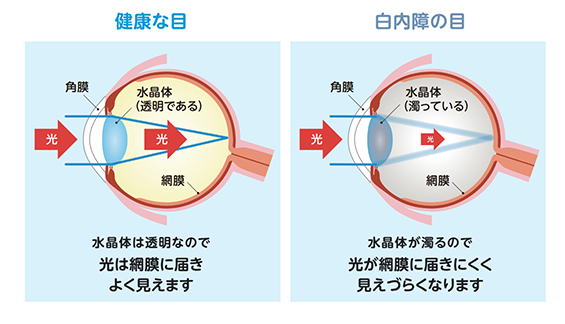
目の中のレンズ(水晶体)が濁って見づらくなってしまう病気です。
ピント合わせの機能をする水晶体は、若い時はゼリーのように柔らかく透き通っていますが、40歳を過ぎた頃から徐々に硬さを増し、さらに60歳にかけて次第に黄色くあるいは白く色づいてきます。加齢による水晶体の硬化でピント調整がうまくできなくなった状態が老視(老眼)、透明性が低下し混濁してくるのが白内障です。
症状
- 視界が全体的にかすむ
- 視力が低下する
- 光をまぶしく感じる
- 暗いときと明るいときで見え方が違う など
見え方の例
正常

白内障

治療
白内障の治療は、病状の進行具合によって異なります。日常生活に支障がない初期の段階では経過観察としたり、点眼治療もありますが、水晶体が元に戻るわけではありません。視力低下をきたしたり、日常生活に支障を感じるようであれば手術治療を考えます。
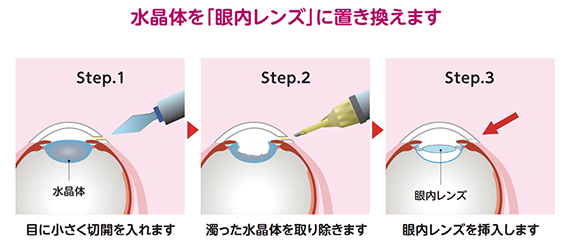
手術は基本的に局所麻酔で行います。点眼麻酔と、目の周囲に麻酔薬の注射を追加することもありますが、強い痛みを感じることはあまりありません。目の表面をほんの数ミリ切開し、濁った水晶体を超音波で砕きながら取り除き、そこへ人工の水晶体である眼内レンズを挿入します。手術時間は20分程度で、日帰りまたは1泊の入院で行える手術です。ただ、手術時間が短いことが良い手術とか、切開が小さく簡単な手術といった間違った認識がありますが、手術の合併症によって重篤で不可逆的な視力障害が生じる場合もあります。一概に早期に手術したから良いとは言えず、手術のタイミングについては眼科医とよく相談して決める必要があります。
手術後のケアはとても大切です。定期的に診察を受けて、処方された点眼薬を正しく使うことで炎症や感染を防ぎます。
眼内レンズは生涯にわたり安定した固定性と透明性を維持しますので、通常は交換や再手術の必要もありません(チン小帯断裂による脱臼を除く)。また、ピント調節機能はありませんので、手術後もメガネなどによる矯正が必要な場合があります。挿入する眼内レンズについては医師と相談して決めます。
眼内レンズには単焦点眼内レンズと多焦点眼内レンズがあります。単焦点眼内レンズには保険診療で行うことができます。一方で多焦点眼内レンズは種類によって選定療養か自由診療で受けることができますが、当院では単焦点眼内レンズのみを取り扱っております。
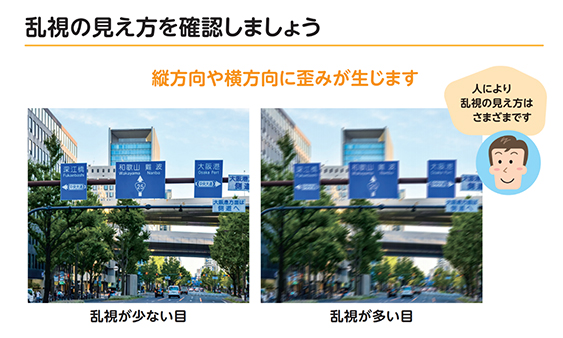
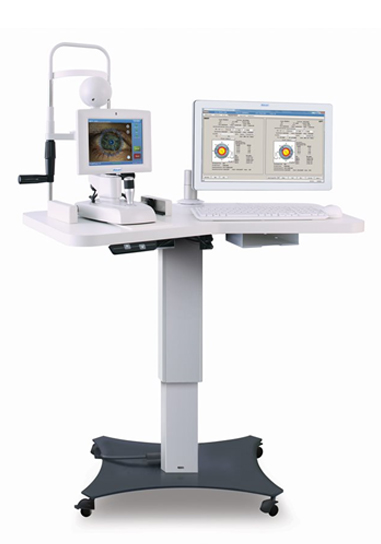
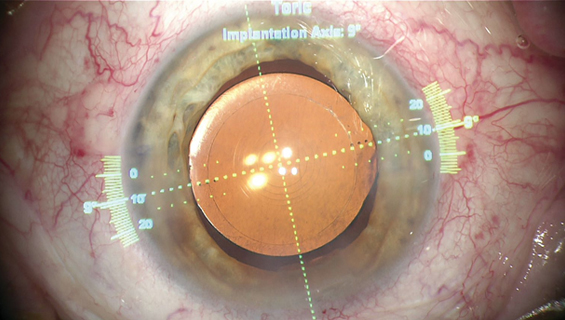
また、当院ではより正確に乱視矯正を行うことのできるガイダンスシステムAlcon社製Verionを導入しております。強い乱視がある方は眼内レンズで矯正できる場合がありますので、乱視矯正の必要性などお気軽にご相談ください。また眼内レンズは特有な見え方(ハローグレアなど)を感じられることがあります。その程度は眼内レンズの種類や個人で変わってきます。特にこれは多焦点眼内レンズに特に多いと言われております。


アルコン社ベリオン 白内障イメージガイドシステム
白内障手術を行って数ヶ月~数年経過してから、水晶体の袋(水晶体嚢)が濁ってくる後発白内障というものがあります。この場合、視力低下、かすみなどが生じます。
治療はレーザー後嚢切開で、当科でも日帰りで行うことができます。
網膜硝子体手術について
網膜硝子体手術とは、網膜の病気を目の内側から治す方法です。白目(強膜)に小さな穴を3~4つ程あけて、細い器具を目の中に入れて治療を行う非常に繊細な手術です。目の中の透明でゼリー状の組織である硝子体を切除し、糖尿病網膜症などで起こる出血を取り除くことで、光が目の奥までとどくようにしたりします。また、網膜の上に張った増殖膜の切除や、黄斑上膜、黄斑円孔という疾患も硝子体手術で治療します。患者さんの年齢によっては、白内障手術を同時に行う場合もあります。網膜硝子体手術は、疾患に応じて4日~10日程度の入院で行っています。手術時間は、局所麻酔にて約45~90分程度で行っています。
硝子体手術の例
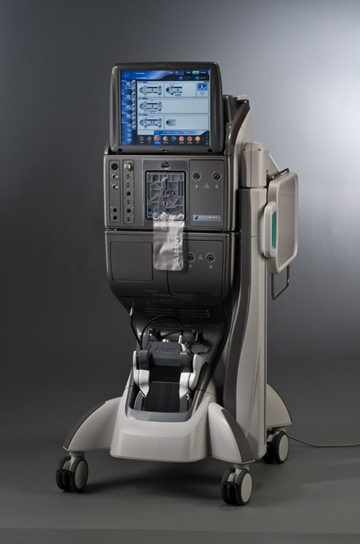
コンステレーション®ビジョンシステム/
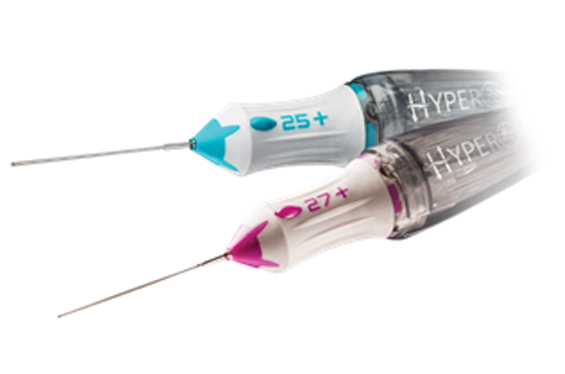
ハイパービット™デュアルブレード ビトレクトミープローブ ベベル

適応
硝子体手術を必要とする眼疾患は多くありますが、そのうちの代表的な疾患である糖尿病網膜症、黄斑前膜、黄斑円孔についてご紹介いたします。
1.糖尿病網膜症
糖尿病網膜症は糖尿病の三大合併症の一つです。糖尿病の罹患歴が長かったり、血糖コントロールが不良だと、網膜血管の閉塞が生じ、その結果血管瘤や新生血管が作られることで出血を起こしたり、時に血管新生緑内障を来たします。また増殖膜ができることで網膜剥離を生じたり、糖尿病黄斑浮腫や黄斑前膜を形成することで不可逆的な視力低下を来すこともあります。網膜症の治療は、主にレーザー治療、硝子体注射、硝子体手術と様々な方法があり、病状によって適切なものを組み合わせて施行する必要があります。
糖尿病と言われたことがある場合は、眼科への定期受診をおすすめします。
-
糖尿病網膜症
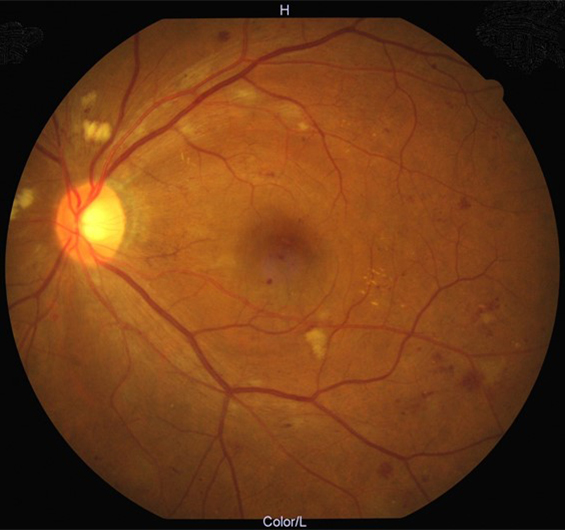
-
硝子体出血を伴う糖尿病網膜症
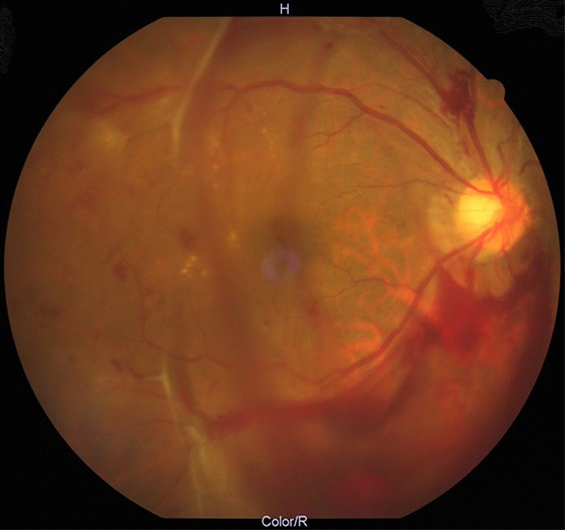
2.黄斑前膜(黄斑上膜)、黄斑円孔
黄斑とは網膜の中心にあり、物を見る上で最も大事な場所です。本来であれば網膜は層状構造をなして、真ん中に陥凹(中心窩)を認めます。通常網膜は硝子体と呼ばれるゲルが付着していますが、加齢に伴い収縮し網膜面から外れていきます。この減少を後部硝子体剥離と呼びますが、この一連の生理現象の仮定で、黄斑部に膜が残ってしまい肥厚していった物が(特発性)黄斑前膜とよばれ、硝子体による黄斑部の牽引により穴が開いてしまった物を特発性黄斑円孔と呼びます。両者とも歪みや見えづらさ感じます。治療法は手術しかなく、放置することで歪みや視力低下は進行することが多いです。
黄斑
前膜の方の中には軽度なために自覚症状もわずかな方もいらっしゃいますので、そういった場合には経過観察することもあります。近年の硝子体手術は低侵襲になってきたことや、進行してからの手術では術後の歪みが強くなることもわかってきているので比較的病気が軽い内に手術を勧めることもあります。
またこれら一連の疾患にはバリエーションも多く、続発性の黄斑前膜や、黄斑前膜に伴う偽黄斑円孔や牽引姓黄斑円孔、変性をともなう黄斑円孔や分層黄斑円孔、黄斑牽引症候群などがあります。これらに疾患では最適な術式が異なるとされていますので、当院では網膜疾患の専門医が最適な術式を評価し施行しております。診断や進行度の判定には光干渉断層計(OCT)が有用とされており、当院でも採用しております。
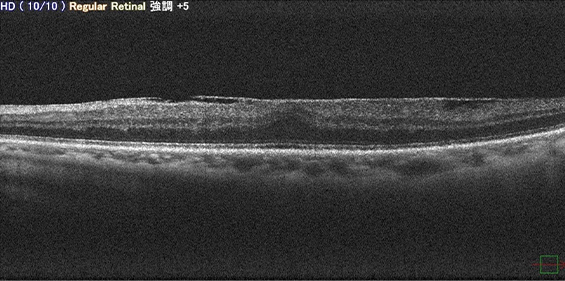
-
黄斑前膜
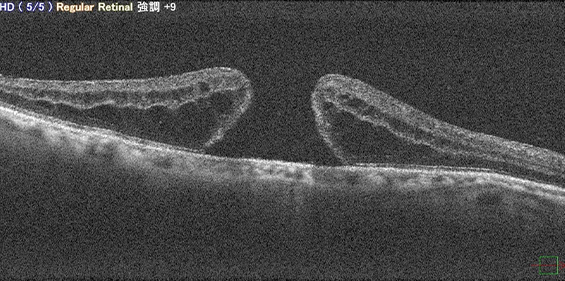
-
黄斑円孔
3.その他
裂孔原性網膜剥離や眼内炎なども硝子体手術の適応となる場合がありますが、これらは専門施設へ紹介し、加療いただいております。
緑内障手術について
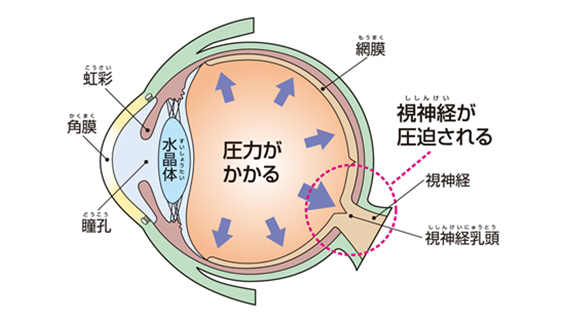
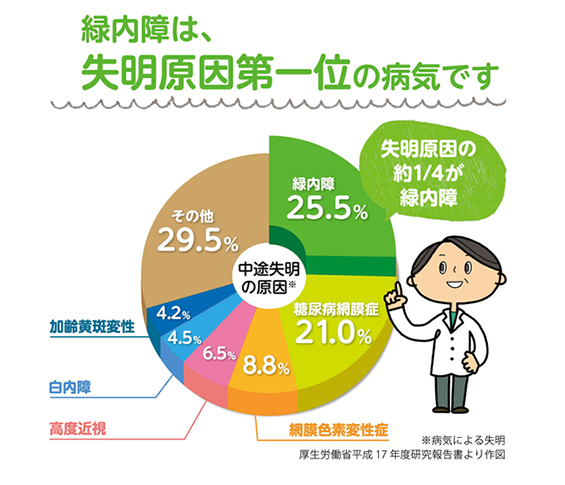
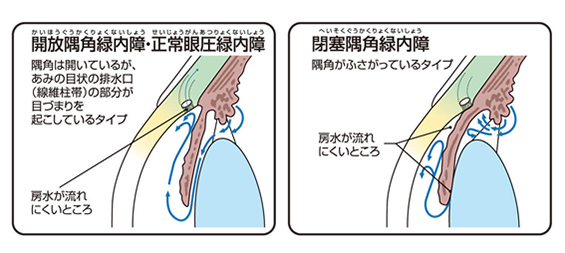
緑内障は世界における失明の重大な原因となっています。緑内障は一般的には眼圧が上昇することで、視神経が障害され視野障害をきたすと考えられており、一度失われた視野は回復することはできません。その治療法は点眼、レーザー治療、手術がありますが、いずれも眼圧を下げることが目的であり、現在の視野を維持することが目的となっております。
しかしながら日本人の緑内障は正常眼圧緑内障と呼ばれる一見眼圧が正常にもかかわらず視野障害が進む病型が多いと言われております。正常眼圧緑内障では眼圧による機械的障害だけではなく、眼血流による循環障害の影響があると言われています。眼循環に対する治療介入は困難な場合が多く、眼圧が高い緑内障と同様に眼圧を下げることが一般的な治療とされています。
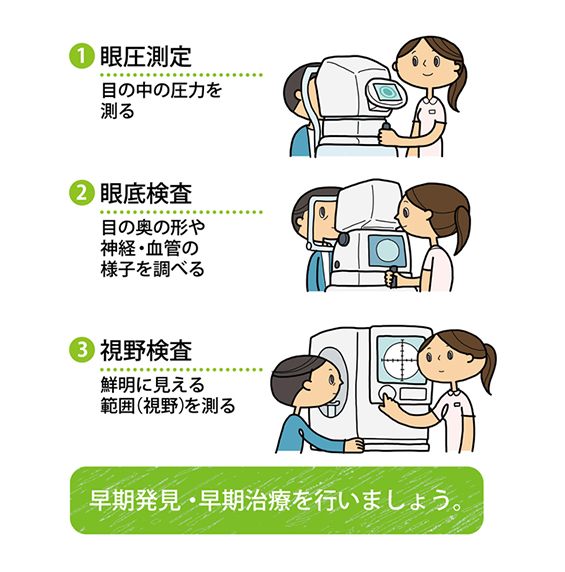
また緑内障患者様はごく初期ではご自身の視野の異常を自覚できず、視野異常を自覚下頃には非常に進行してしまっている場合がございます。当院でハンフリー静的視野検査、ゴールドマン動的視野検査を用いて視野検査を行っています。視野検査の結果が悪化する場合には治療を変更、強化していく必要があります。
見え方の例
正常

緑内障
治療
まず、緑内障で失われた視野はどんな治療を行っても改善しません。この点は重要ですので十分にご理解ください。
眼圧を下げることで進行を遅らせることが目的になります。通常は点眼による治療から行っていきます。様々な点眼が市販されており、効果不十分な場合や、視野障害の進行を認める例に対しては複数併用することもあります。
それでも進行を食い止められない場合に手術が選択されます。前述のとおり、手術を行っても治癒はせず、眼圧を下げることによって進行を遅らせるだけです。(=手術をやっても見えるようにはなりません)
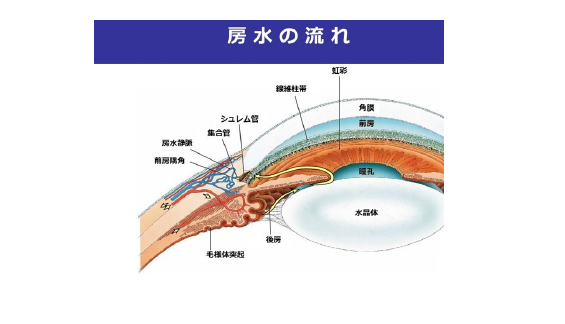
緑内障手術は何種類かあり、房水を眼外に濾過する手術(濾過手術)、房水流出路抵抗を下げる手術(流出路再建術)、眼房水の産生を抑制する手術(毛様体破壊術)などがあります。手術が必要な場合には、専門施設へご紹介する場合もあります。
加齢黄斑変性について
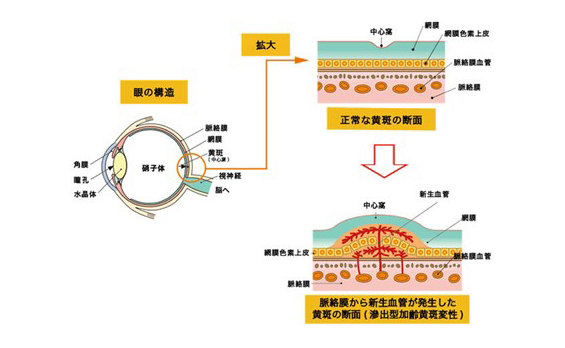
加齢黄斑変性(AMD)も近年増えている失明原因の一つです。
黄斑部と呼ばれる、物を見る中心部分に新生血管と呼ばれる異常血管が産生されることで、出血や漿液性網膜剥離を生じ、放置することで線維瘢痕変化や網脈絡膜萎縮を来たし不可逆的な視力障害を来します。以前はレーザー治療しか治療法がなく、視力の改善と維持は困難でした。しかし、近年血管内皮増殖因子(VEGF)をおさえることで、新生血管の活動性を抑制し、視力改善が得ることができるとわかっており、各社から抗VEGF薬が発売されています。
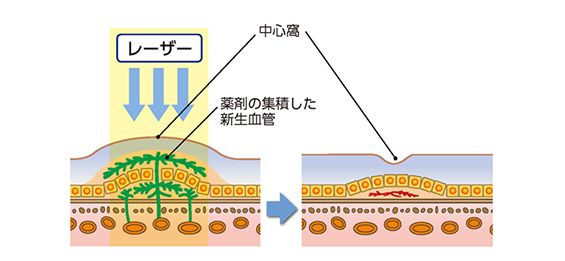
基本的な治療法は抗VEGF薬の硝子体注射ですが、病型に応じて光線力学療法(PDT)を併用したり、異なる種類の抗VEGF薬を使い分けることで良好な視力維持が保たれるよう努めています。
この抗VEGF薬は加齢黄斑変性以外にも糖尿病黄斑浮腫、網膜静脈閉塞症に伴う黄斑浮腫、近視性脈絡膜新生血管、血管新生緑内障にも適応があります。詳しくは担当医にご相談ください。
見え方の例

真ん中が歪んで見える、黒く見えるなど
治療
光線力学療法
抗VEGF薬硝子体注射
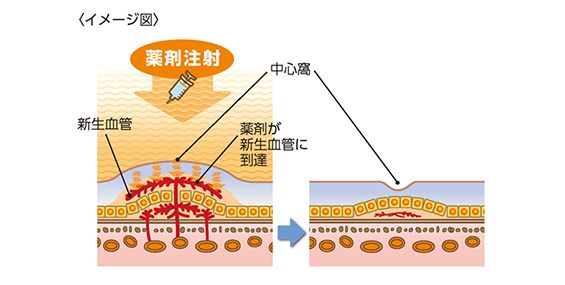
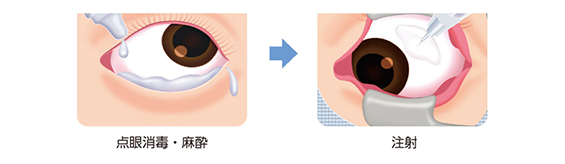
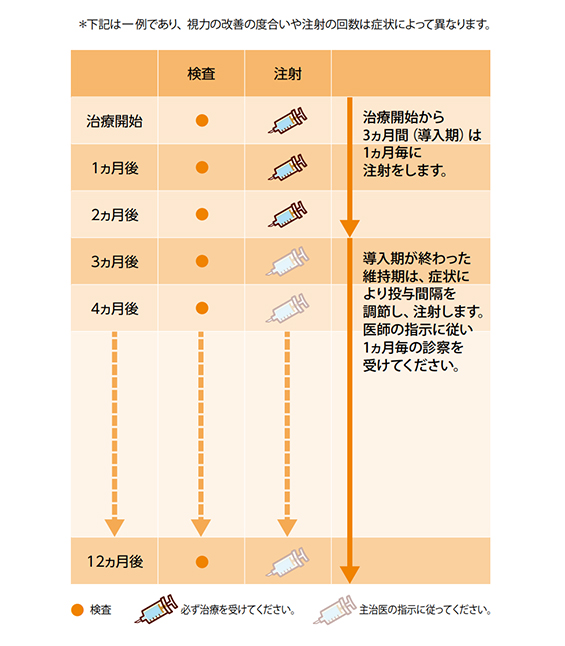
硝子体注射は外来で行うことができ日帰りで施行できます。
年度別手術実績
| 手技名称 | 2021年 | 2022年 | 2023年 | 2024年 | 2025年 |
|---|---|---|---|---|---|
| 白内障 | 247 | 300 | 323 | 282 | 414 |
| 硝子体 | 19 | 43 | 23 | 11 | 18 |
| 緑内障 | 9 | 7 | 4 | 15 | 59 |
| その他 | 30 | 53 | 46 | 58 | 63 |
| 合計 | 305 | 403 | 396 | 366 | 554 |